臨床研究
口腔外科手術合併症リスクの低減を目指して
口腔疾患に対する外科的治療(手術)は、外来での抜歯処置から腫瘍や嚢胞、骨折、顎変形症等に対する入院全身麻酔手術まで多岐にわたり、これらの多様な病態の改善あるいは治癒へ導くために施行されます。しかし、病変の範囲や状態によっては、施行時に最大限の注意を払っても、術後に生活の質(Quality of Life)の低下に至る合併症を生じる可能性があることは否定できません。
われわれは、合併症リスクの評価システムを構築、検証することが、治療効果の担保された、かつ合併症リスクのより少ない治療法の確立につながると考え、臨床研究に取り組んでいます。
第65回 口腔外科学会総会・学術集会(2020年11月)優秀ポスター発表賞
関節突起骨折口外法102例の顔面神経麻痺リスク因子縦断解析:下顎縁枝横断経路術式分類 今井智章、他
第75回 口腔科学会総会・学術集会(2021年5月)若手優秀ポスター発表賞
下顎埋伏智歯抜歯後のオトガイ神経領域知覚異常:スコアリングシステムの外部検証 窪田星子、他
第66回 口腔外科学会総会・学術集会(2021年11月)優秀ポスター発表賞
下顎埋伏智歯抜歯後のオトガイ神経領域知覚異常:発症予測モデルの構築と検証 西元彩乃、他
第33回 口腔科学会近畿地方部会(2021年12月)新人賞
パノラマX線画像における下顎智歯と下歯槽管接触の自動判定深層学習モデルの構築 武部克希、他
第67回 口腔外科学会総会・学術集会(2022年11月)優秀ポスター発表賞
下顎埋伏智歯抜歯後のオトガイ神経領域知覚異常:発症予測モデル外的検証とモデル更新 今井智章、他
2021・2022年度 口腔外科学会研究助成「次世代若手臨床研究推進プロジェクト」課題公募採択
下顎埋伏智歯抜歯後合併症データベース構築のための基盤研究 窪田星子
下顎骨関節突起骨折手術
顎顔面領域のなかでも、顎関節は骨折の好発部位です。下顎骨関節突起骨折手術(以下、同手術)では皮膚切開を伴う口腔外からのアプローチを要することが一般的です。頸部/基底部骨折に対する術式としては、顎下部や下顎後方部の切開アプローチが適用されます。術式は皮下経路でさらに細分化され、その選択についての具体的かつ明確な基準は定められていません。
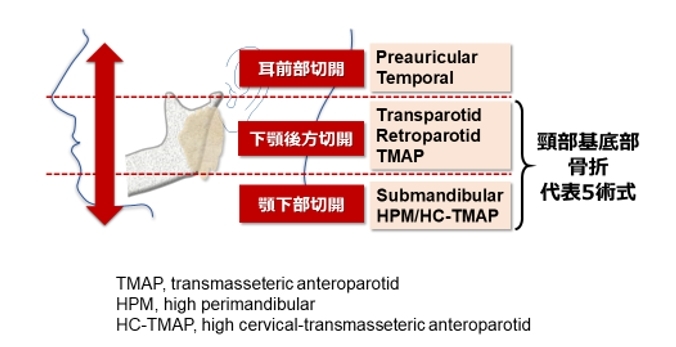
図:関節突起骨折・頸部/基底部骨折の経皮的アプローチ(代表5術式)
従来の顎下部アプローチは、骨片の整復固定操作の困難さと下唇運動不全(顔面神経下顎縁枝麻痺)の可能性が指摘されています。そのため、近年では術式も多様化しており、当科では経咬筋前耳下腺(Transmasseteric anteroparotid: TMAP)法[1]やHigh perimandibular (HPM)法を適用することで顔面神経麻痺リスクの低減化を図っています。
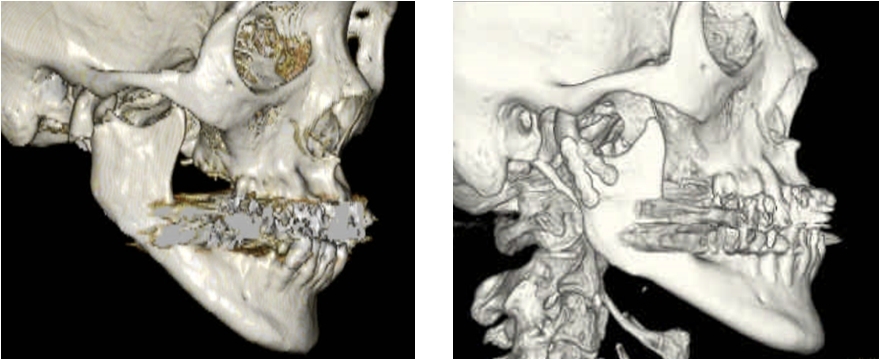
図:TMAP法による関節突起頸部転位骨折治療症例 3D-CT画像(左:術前;右:術後)
上記術式の導入に際しては,様々な文献からアプローチ経路を比較しながら検討していました。その過程において,アプローチ経路をシンプルに表記するチャート[2]が生まれ、改訂版[3]に至ります。このチャートは当科若手医局員の教育に活用しています。また、日本口腔外科学会総会の講演(ミニレクチャー)テーマとして紹介させて頂きました。
このチャートは、経皮的アプローチ経路の重要な解剖学的構造物のみで構成されています。切開(スタート)から下顎骨(ゴール)までの間で、耳下腺、顔面神経末梢枝、咬筋との関係をシンプルに表記できます。様々な術式経路について、若手専攻医がその全体像を把握する手助けになることが期待されます。
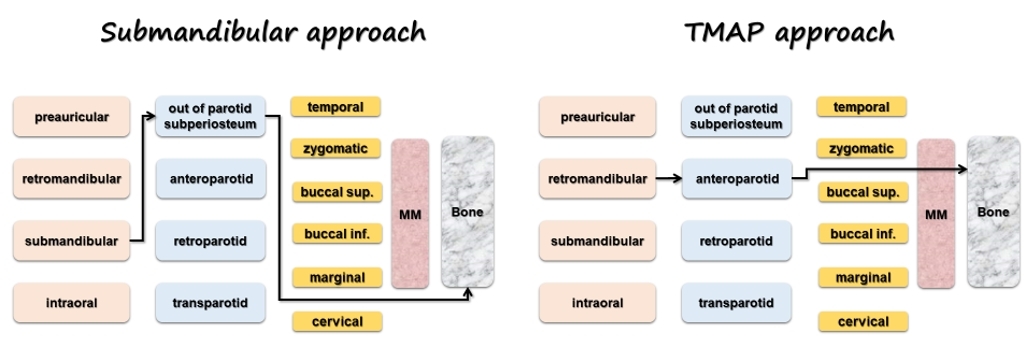
図:チャートによる術式表記例(左:顎下部法;右:経咬筋前耳下腺法)【文献2を改変】
最近では、顔面神経麻痺リスクの観点から複数の術式を包括的に検証した研究(システマティックレビュー、メタアナリシス)が相次いで報告されています。われわれは、手術アプローチ経路における顔面神経下顎縁枝の横断時の深浅レベルで術式を2群に大別する概念として「下顎縁枝横断分類」を考案しました[4]。頸部/基底部骨折の代表的5術式では、切開部位に基づいて分類しても顔面神経麻痺リスクは反映されません。本研究では下顎縁枝横断分類が同リスクを反映するのか検証しました。
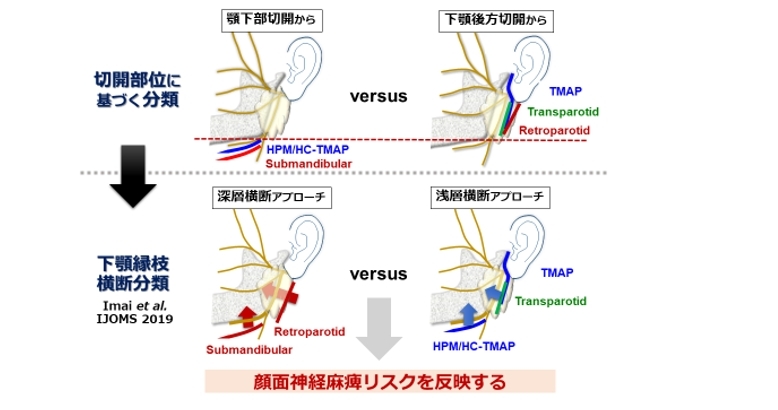
図:関節突起骨折の経皮的アプローチの分類概念
下顎縁枝横断分類が顔面神経麻痺のリスク因子になるかどうかを、当科および関連5病院による多施設共同研究(80症例)により検証したところ、浅層横断型術式適用例では発症リスク(術後1週間における評価)が低減する結果が得られました[4]。 さらに、100例を超える手術症例に対し、術後顔面神経麻痺の持続期間を反映させるため、術後6ヶ月までの縦断評価を一般化推定方程式(GEE)による多変量解析を行いました。その結果、先の横断研究で明らかとなった「骨折様式:脱臼」「術式:深層横断型」に加え、「性別:女性」がリスク因子として同定されました[5]。 このように、関節突起骨折に対する口外法アプローチによる顔面神経麻痺リスクについて様々な知見が得られています。最近では、関節突起のみならず、下顎骨全域を顔面神経末梢枝との解剖学的関係から整理し、各領域における顔面神経麻痺リスクを低減するための口外法アプローチについて再考しています[6]。

図:関節突起頸部/基底部骨折に対する経皮的術式における顔面神経麻痺リスク因子の解析
下顎埋伏智歯抜歯
埋伏智歯(骨に埋もれた親知らず)の抜歯は口腔外科診療において施行する機会が多い観血的処置です。症例によっては、処置時間を要し、術後に疼痛、腫脹などの不快症状が強く出現することもあります。下顎智歯の歯根は、「下顎管」と呼ばれる知覚神経(下歯槽神経)と血管を含む下顎骨内の管に近接している場合があります。そのような方の抜歯では、細心の注意を払っても抜歯後に下唇オトガイ部皮膚の知覚異常(しびれ)が生じてしまうことがまれにあります。
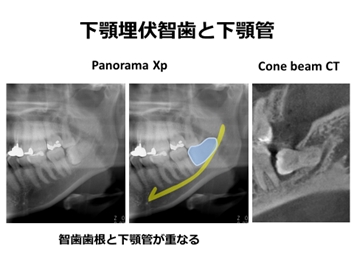
したがって、下顎智歯抜歯による知覚異常発生リスクを抜歯前に見積もることが求められます。すなわち、患者背景、局所要因(パノラマX線写真での埋伏智歯の位置、方向、CTでの智歯歯根と下顎管との関係)、治療要因(術者経験、麻酔など)のなかで、どの項目がどの程度上記リスクに関連しているかを検証する必要があります。
従来、下顎埋伏智歯抜歯の知覚異常リスク因子を同定した報告は多数ありますが、スコアリングによるリスクの層別化まで踏み込んで解析した研究はありませんでした。当科では埋伏智歯抜歯を年間1000例弱施行しており、その診療実績をもとに同リスク因子を同定し、リスクの層別化を試みました。[7]
さらに、症例数を増やして同リスク因子5つ同定し、神経傷害発症の予測確率モデルを構築しました。[8][9]
こららにより、智歯抜歯を要する方に対し、当科の現状をより反映した同リスクの評価が可能となり、抜歯のインフォームドコンセントにおける意思決定支援につながると考えます。
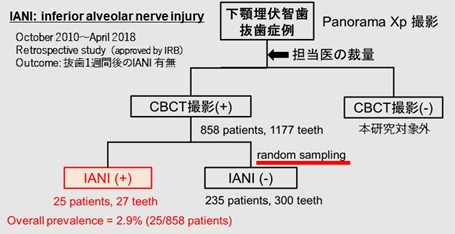
図:対象と方法

表:検討項目と同定された3つのリスク因子およびスコアリング
㊟患者基礎疾患や智歯の歯根形態は解析項目に含まれない
㊟術前情報による評価システムのため、術中所見や抜歯手技は解析項目対象外となっている
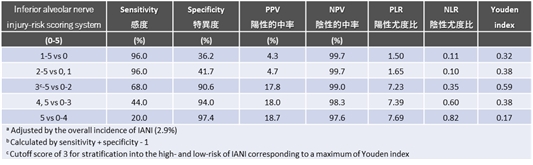
表:スコアリングによるリスク層別化
リスクスコア0~2:低リスク群
リスクスコア3~5:高リスク群
下顎智歯歯根によるアンダーカット形態舌側板穿孔の予測因子
下顎埋伏智歯抜歯に際して、パノラマX線画像に加えてCBCTを撮影する最大の理由は、歯根-下歯槽管の解剖学的関係を精査することにあります。 しかし、歯根や下歯槽管以外にも、舌側皮質骨(舌側板)の形態(アンダーカット形態)や厚み(歯根による菲薄化や穿孔)も重要な情報です。 上記症例では口底軟組織の感染リスクや歯根の舌側迷入リスクが高まり、さらには、迷入歯根摘出の難易度も上昇することも想定されます。 われわれは、CBCT画像において判定される上記所見について、患者背景とパノラマ画像所見からなる予測因子を報告しています[10]。
パノラマX線画像を用いた深層学習モデルの構築
CBCT追加撮影により抜歯前リスク評価に有用な様々な情報を得ることができますが、撮影の意思決定は担当医のパノラマX線画像の読影能にも左右されます。 われわれは、近年飛躍的な発展を遂げている人工知能(AI)モデルをパノラマ画像解析に導入することで、CBCT追加撮影の意思決定を最適化することを試みています。 すでに、歯根-下歯槽管接触判定・深層学習モデルを構築し、優れた判定能を示すことを報告しています[11]。
参考文献
- 今井智章,若林 健,竹下彰範,太田嘉幸:経咬筋前耳下腺法(Transmasseteric anteroparotid approach)による下顎骨関節突起骨折手術の経験. 口科誌 66:289-297, 2017.
- Imai T, Nakazawa M, Uzawa N: Four-step chart of percutaneous approaches to the mandibular condyle: A proposal of a visualized system for intuitive comprehension. J Oral Maxillofac Surg 77: 238-239, 2019.
- Imai T, Nakazawa M, Uzawa N: Advanced model of a four-step chart for percutaneous approaches to condylar fractures: A tool tocomprehend trends in classification based on the dissection route. J Oral Maxillofac Surg 77: 1962-1964, 2019.
- Imai T, Fujita Y, Motoki A, Takaoka H, Kanesaki T, Ota Y, Iwai S, Chisoku H, Ohmae M, Sumi T, Nakazawa M, Uzawa N: Surgical approaches for condylar fractures related to facial nerve injury: deep versus superficial dissection. Int J Oral Maxillofac Surg 48:1227-1234, 2019.
- Imai T, Fujita Y, Takaoka H, Motoki A, Kanesaki T, Ota Y, Chisoku H, Ohmae M, Sumi T, Nakazawa M, Uzawa N: Longitudinal study of risk for facial nerve injury in mandibular condyle fracture surgery: Marginal mandibular branch-traversing classification of percutaneous approaches. Clin Oral Investig 24:1445–1454, 2020
- Imai T, Uzawa N: Concept of facial nerve relevance in the mandible: proposal to optimize the application of extraoral approaches in fracture surgery. J Stomatol Oral Maxillofac Surg 123:320-321, 2022.
- Kubota S, Imai T, Nakazawa M, Uzawa N: Risk stratification against inferior alveolar nerve injury after lower third molar extraction by scoring on cone-beam computed tomography image. Odontology 108:124-132, 2020.
- Imai T, Nishimoto A, Kubota S, Nakazawa M, Uzawa N: Predictive scoring model for inferior alveolar nerve injury after lower third molar removal based on features of cone-beam computed tomography image. J Stomatol Oral Maxillofac Surg 123:136-141, 2022.
- Kubota S, Imai T, Nishimoto A, Amekawa S, Uzawa N: External validation of cone-beam computed tomography- and panoramic radiography-featured prediction models for inferior alveolar nerve injury after lower third molar removal: Proposal of a risk calculator. Odontology 111:178-191, 2023.
- Imai T, Kubota S, Nishimoto A, Katsura-Fuchihata S, Uzawa N: Risk factors for impacted lower third molar root perforation through the undercut-shaped lingual plate: preoperative insights from panoramic radiography. Odontology (in press)
- Takebe K, Imai T, Kubota S, Nishimoto A, Amekawa S, Uzawa N: Deep learning model for the automated evaluation of contact between the lower third molar and inferior alveolar nerve on panoramic radiography. J Dent Sci 18:991-996, 2023.
臨床研究に関するお知らせ
大阪大学歯学部附属病院では、以下の臨床研究を実施しています。ここにご案内するのは、過去の診療情報や検査データ等を振り返り解析する「後ろ向き観察研究」という臨床研究で、本センター倫理審査委員会の承認を得て行うものです。すでに存在する情報を利用させて頂く研究ですので、対象となる患者さんに新たな検査や費用のご負担をお願いするものではありません。また、対象となる方が特定できないよう、個人情報の保護には十分な注意を払います。
直接のご同意は頂きませんが、下記文書によるお知らせをもって、特に反対のご意見のご表明がない場合、ご同意を頂いたものとして実施されます。皆様方におかれましては研究の主旨をご理解頂き、本研究へのご協力を賜りますよう宜しくお願い申し上げます。この研究の対象に該当すると思われた方で、ご自身の診療情報等が利用されることを望まない場合やご質問がある場合は、文書内の問い合わせ先にご連絡ください。
